Stades et diagnostic de diabète de type 1

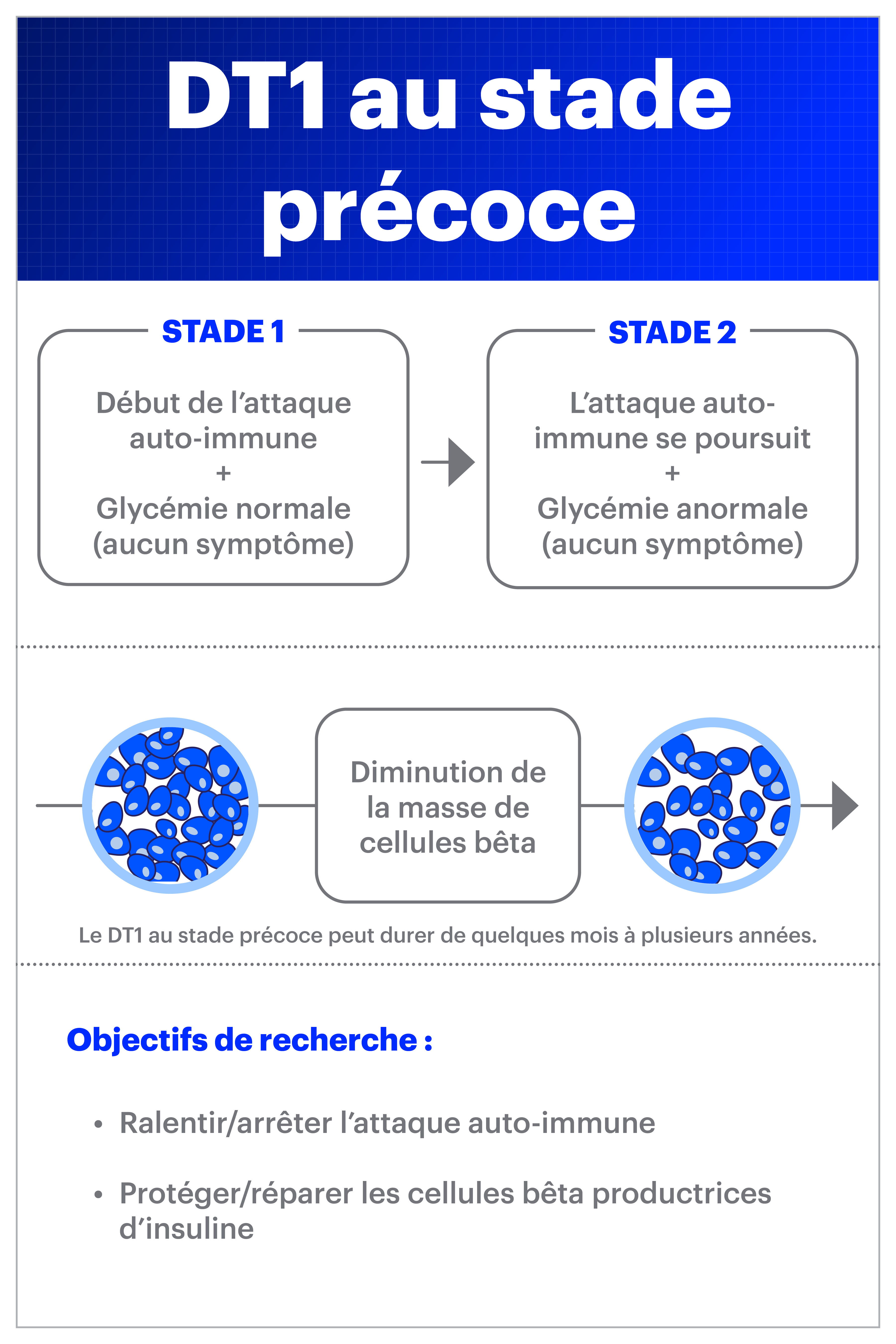
Un diagnostic de diabète de type 1 (DT1) peut survenir de manière soudaine et inattendue. Souvent, surtout chez les enfants, la maladie peut d’abord donner l’impression qu’il s’agit d’un mauvais rhume ou d’une grippe. De plus, puisque de nombreuses personnes ne savent pas que le DT1 peut se développer à l’âge adulte, ni elles ni leurs fournisseurs de soins de santé n’envisagent immédiatement la possibilité du DT1 lorsqu’ils présentent des symptômes. Ce que nous avons appris des recherches au cours de la dernière décennie ou deux, c’est que le processus auto-immun est présent dans le corps depuis des mois ou même des années avant le diagnostic. C’est ce qu’on appelle maintenant le stade précoce de DT1 (de stade 1 ou de stade 2) :
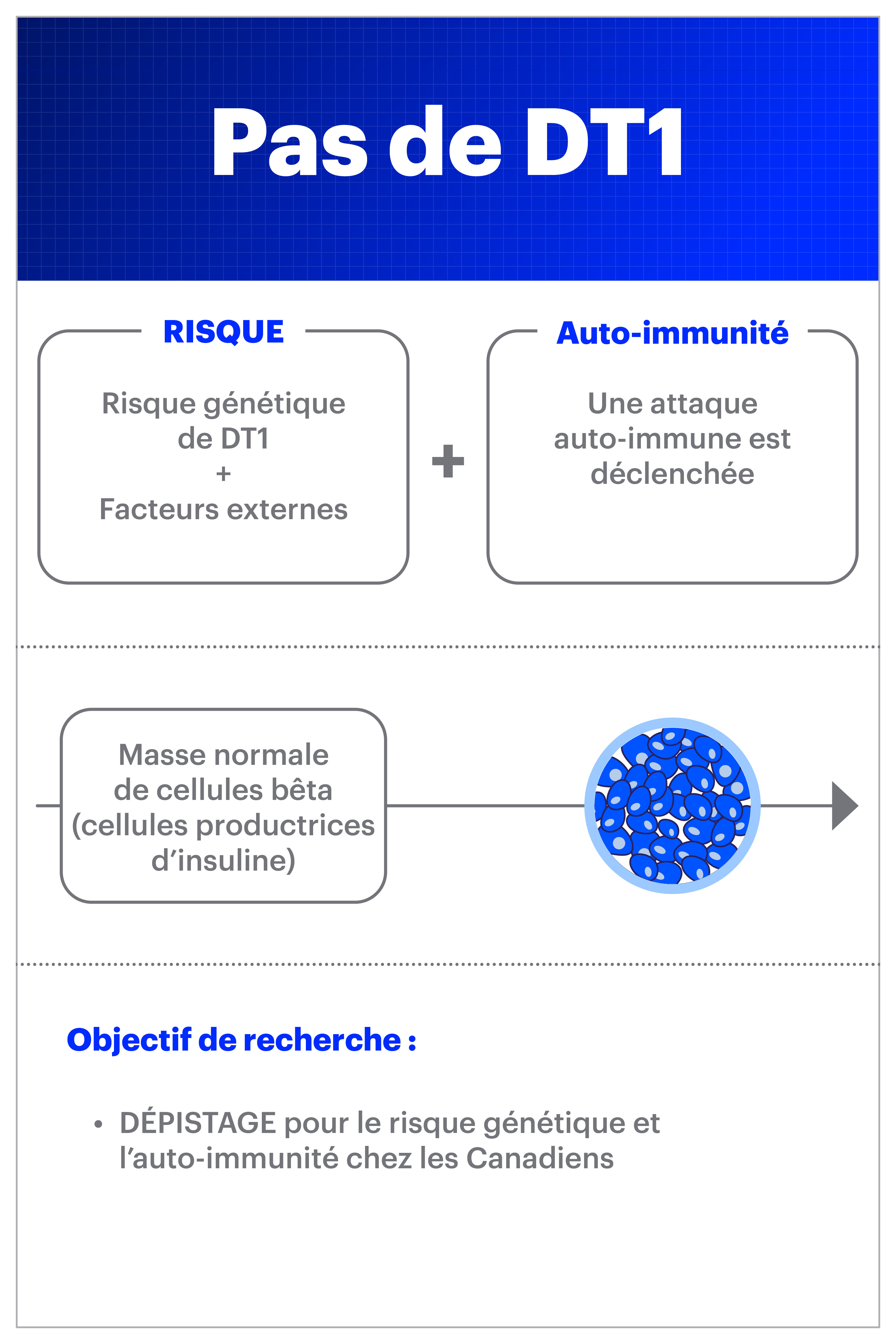
Le dépistage du risque de diabète de type 1
Au Canada, des options de dépistage du diabète de type 1 sont offertes aux apparentés au premier et au deuxième degré d’une personne atteinte de cette maladie par l’entremise de TrialNet.
Au Québec, le projet FEDERATE-Can constitue une autre option.
Toutefois, seulement 10 à 15 % des personnes nouvellement diagnostiquées ont des antécédents familiaux. Par conséquent, le dépistage familial seul ne détectera pas plus de 85 % des nouveaux cas. Vous pouvez également demander à votre médecin de consulter le site uncovert1d.ca pour obtenir des renseignements sur les tests à prescrire. (Remarque : ce site Web contient des renseignements destinés spécifiquement aux professionnels de la santé que votre médecin peut consulter.)
Aussi, Percée DT1 (auparavant FRDJ Canada), en collaboration avec les IRSC, a donc financé le Consortium de recherche sur le dépistage du diabète de type 1 IRSC-Percée DT1. Cette subvention de 12 millions de dollars permettra de mettre en place un réseau de recherche unique coordonné à l’échelle nationale afin d’explorer les principales questions de recherche sur la faisabilité et l’acceptabilité du dépistage du DT1 au stade précoce dans l’ensemble de la population au Canada. Le consortium s’appuiera sur les expériences d’autres pays ayant mis en place des programmes de recherche sur le dépistage du DT1, notamment les États-Unis, le Royaume-Uni, Israël, l’Australie et plusieurs pays européens.
Pour en savoir plus : https://perceedt1.ca/canscreenDT1-annonce-dun-consortium-de-recherche-sur-le-depistage-au-canada/
Les signes et les symptômes du diabète de type 1 :
Qu’un dépistage soit effectué ou non, il est important de toujours surveiller l’apparition des principaux symptômes du diabète de type 1 :
- Soif
- Fréquent besoin d’uriner (possibilité de mouiller le lit pour un enfant en période d’apprentissage de la propreté)
- Perte de poids involontaire
- Fatigue (lassitude et léthargie)
Autres symptômes :
- Augmentation de l’appétit
- Bouche sèche
- Vision trouble
- Lent processus de guérison des coupures et des ecchymoses
- Irritabilité
- Démangeaisons cutanées
- Haleine à l’odeur fruitée
- Respiration laborieuse
- Infections à levures
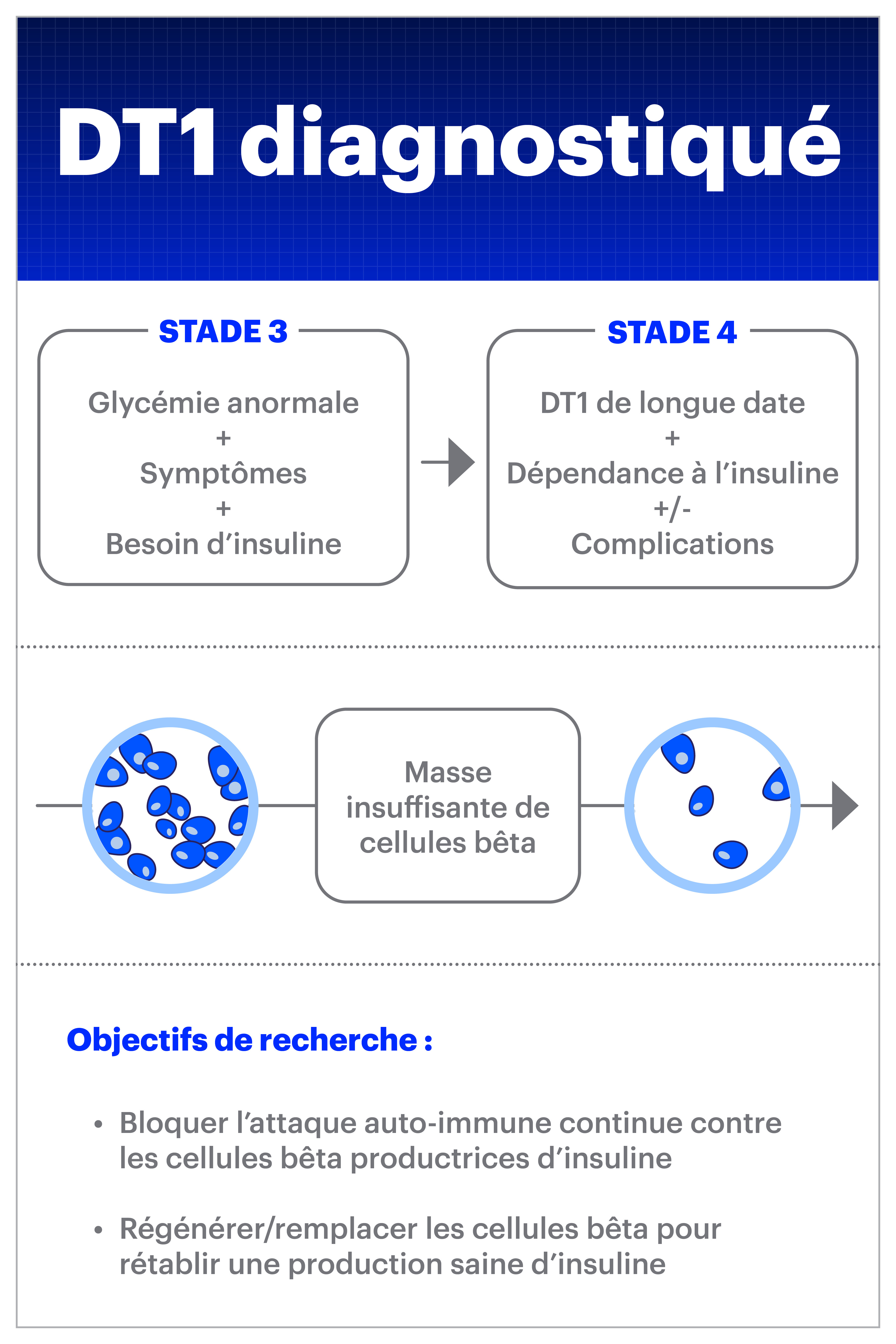
L’apparition du DT1 est souvent accompagnée des symptômes indiqués ci-dessus, mais seule une série de tests permettra de le diagnostiquer correctement. Il est important que les professionnels des soins de santé soient au courant des signes et des symptômes de DT1, car le diagnostic est souvent établi au point où la personne souffre d’acidocétose diabétique, une affection grave qui peut mettre la vie en danger et requiert des soins immédiats. Les cétones et le glucose peuvent atteindre des niveaux très élevés dans le sang, entrainant une perte de liquide et possiblement une défaillance des organes.
Comment le diagnostic de diabète de type 1 (DT1) est-il établi?
Test de glycémie à jeun
Les médecins recommandent souvent un test de glycémie à jeun lorsqu’ils soupçonnent le DT1 chez un patient. Il s’agit d’un petit échantillon de sang, généralement prélevé le matin après une nuit sans nourriture. Le jeûne permet aux médecins de voir clairement la façon dont le corps gère les taux de glycémie dans le sang sans l’impact de la prise d’aliments.
Test de tolérance au glucose par voie orale
Le test de glucose par voie orale va encore plus loin que le test à jeun. Après un jeûne et une première prise de sang, les personnes prennent une boisson très sucrée, puis leur glycémie est mesurée sur une période d’environ deux heures. Ce test montre les taux de glycémie de référence sans l’influence des aliments, des boissons ou d’activités et mesure ensuite la réaction de l’organisme à l’ingestion de glucides (sucre).
Test aléatoire de glycémie
L’option la plus rapide pour dépister le DT1 est un test de glycémie aléatoire. Ce test mesure simplement la glycémie actuelle d’un patient, peu importe ce qu’il a mangé récemment et quand. Dans certains cas, il s’agit du premier test, puis les médecins passent aux tests indiqués ci-dessus au besoin.
Test d’hémoglobine glyquée (HbA1c)
Le test le plus complet est le test d’hémoglobine A1c. Ce test sanguin indique la glycémie moyenne de la personne au cours des deux ou trois derniers mois.
Peptide C
Ce test mesure la quantité de peptide C dans le sang d’une personne. Le taux de peptide reflète généralement le taux d’insuline dans l’organisme. De faibles taux de peptides C et d’insuline peuvent indiquer un DT1. Ce test n’est pas couramment effectué dans la pratique clinique.
Auto-anticorps
Il s’agit des mêmes auto-anticorps qui sont analysés dans le cadre d’un dépistage de risque de DT1. Ce test indique la présence d’une attaque auto-immune. Le test d’auto-anticorps peut être utilisé pour différencier le diabète de type 1 (auto-immun) du diabète de type 2. Toutefois, les auto-anticorps ne sont pas présents chez toutes les personnes vivant avec le diabète de type 1 au moment du diagnostic.
- Auto-anticorps de l’insuline (AAI)
Ce test recherche les anticorps ciblant l’insuline. - Auto-anticorps associés à l’insulinome 2 (IA-2A)
Ce test recherche des anticorps montés contre une enzyme spécifique dans les cellules bêta. Les tests IA-2A et GADA sont des tests courants de détection des anticorps du DT1. - Transporteur de zinc 8 (ZnT8Ab)
Ce test examine les anticorps ciblant une enzyme spécifique aux cellules bêta. - Auto-anticorps cytoplasmiques des cellules des îlots de Langerhans (ICA)
Les cellules des îlots de Langerhans sont des groupes de cellules du pancréas qui produisent des hormones, dont l’insuline. Ce test permet d’identifier un type d’anticorps des cellules des îlots de Langerhans présent chez près de 80 % des personnes vivant avec le DT1. - Auto-anticorps anti-acide glutamique décarboxylase (GADA ou Anti-GAD)
Ce test recherche des anticorps formés contre une enzyme spécifique dans les cellules bêta pancréatiques productrices d’insuline.
La phase de lune de miel et le traitement
Après avoir amorcé la thérapie par insuline après le diagnostic, plusieurs personnes atteintes de DT1 entrent dans une « phase de lune de miel ». L’introduction d’insuline exogène (externe) donne un répit aux cellules bêta existantes qui ont subi un stress constant depuis des mois ou des années. Ceci peut donner lieu à quelques mois à une année de besoins moins importants en insuline exogène et de symptômes moins accaparants puisque les cellules bêta restantes continuent de fonctionner normalement et produisent suffisamment d’insuline pour gérer la glycémie.
À un moment donné, la majorité des cellules bêta productrices d’insuline dans le pancréas cesseront de fonctionner et les symptômes de diabète réapparaîtront. À ce point, l’administration d’insuline exogène (externe) sera nécessaire sur une base quotidienne, au moyen d’injections multiples chaque jour ou à l’aide d’un stylo injecteur ou encore d’une pompe à insuline.
Quelle que soit la qualité des tests d’A1C ou de glycémie pendant la phase de lune de miel, la maladie est toujours présente et tue les cellules bêta dans le pancréas qui sont responsables de la production d’insuline. Au cours de cette phase, les fournisseurs de soins de santé travailleront avec la personne ou sa famille pour l’aider à maintenir sa glycémie à l’aide de traitements à l’insuline à faible dose. Les cellules saines restantes finiront par ne plus être en mesure de répondre aux besoins en insuline et les doses d’insuline exogène devront être augmentées.
Le DT1 est assez prévisible en ce qui concerne le fonctionnement du système endocrinien pendant la phase de lune de miel, mais chaque cas varie légèrement. Une attention particulière à la réactivité de l’organisme à l’insulinothérapie, associée à des mesures régulières de la glycémie, est primordiale pour une prise en charge réussie.
Ralentir la progression auto-immune du diabète de type 1
Dépister le DT1 à un stade précoce et comprendre la manière dont le processus auto-immun attaque les cellules bêta offrent la possibilité de mettre au point des thérapies visant à retarder, ou peut-être même prévenir, la progression du diabète de type 1. Percée DT1 finance actuellement des recherches, dont certaines sont au stade d’essai clinique, sur des traitements médicamenteux susceptibles de freiner le processus auto-immun ou de protéger les cellules bêta contre une attaque.
Le teplizumab (nom de marque : Tzield) a été approuvé par la FDA en 2022 et par Santé Canada en 2025 pour être utilisé dans le DT1 de stade 2 afin de retarder la progression vers le diagnostic.
Dans un essai clinique financé par Percée DT1, le baricitinib – une immunothérapie à petite molécule qui bloque la Janus Kinase, essentielle aux voies de signalisation des cellules immunitaires et des cellules bêta dans le DT1 – a permis de préserver la fonction des cellules bêta chez les personnes dont le diagnostic de DT1 est récent.
De plus, l’ustekinumab, dans un autre essai financé par Percée DT1 et en cours de recrutement au Canada, aide Percée DT1 à aborder l’auto-immunité à l’origine du DT1.
L’espoir est qu’un jour, le dépistage du DT1 sera une voie vers une guérison en détectant la maladie et en la traitant avant qu’elle ne se déclare.