Glycémie basse ou hypoglycémie
Veuillez noter que la gestion du diabète de type 1, que ce soit pour vous ou pour votre enfant, est une décision personnelle entre vous et votre équipe soignante. Le contenu de Percée DT1 Canada est fourni à titre informatif seulement et ne remplace pas un avis médical professionnel. Veuillez consulter votre médecin ou un autre professionnel de la santé qualifié pour toute question concernant le diabète de type 1 ou tout autre problème médical.

Qu’est-ce que l’hypoglycémie?
Lorsque vous avez trop peu de glucose dans votre sang, on parle d’« hypoglycémie » ou d’une « glycémie basse ».
Chez les personnes vivant avec le diabète de type 1 (DT1), on parle généralement d’hypoglycémie lorsque la glycémie est inférieure à 4,0 mmol/L. L’hypoglycémie est fréquente chez les personnes atteintes de DT1. En fait, la plupart des personnes atteintes de DT1 ont plusieurs épisodes d’hypoglycémie légère à modérée chaque semaine.
Les causes courantes de l’hypoglycémie comprennent :
- Une dose d’insuline trop élevée
- Un décalage entre les glucides consommés et la quantité d’insuline administrée
- Le moment de l’injection d’insuline
- L’activité physique
Parfois, l’hypoglycémie est causée par des facteurs hors de votre contrôle, comme :
- Un temps chaud et humide
- Des changements d’horaire
- Une haute altitude
- La puberté
- Les menstruations
Il est important de reconnaître les signes d’une hypoglycémie, car une glycémie trop basse peut entraîner une perte de conscience ou des convulsions.
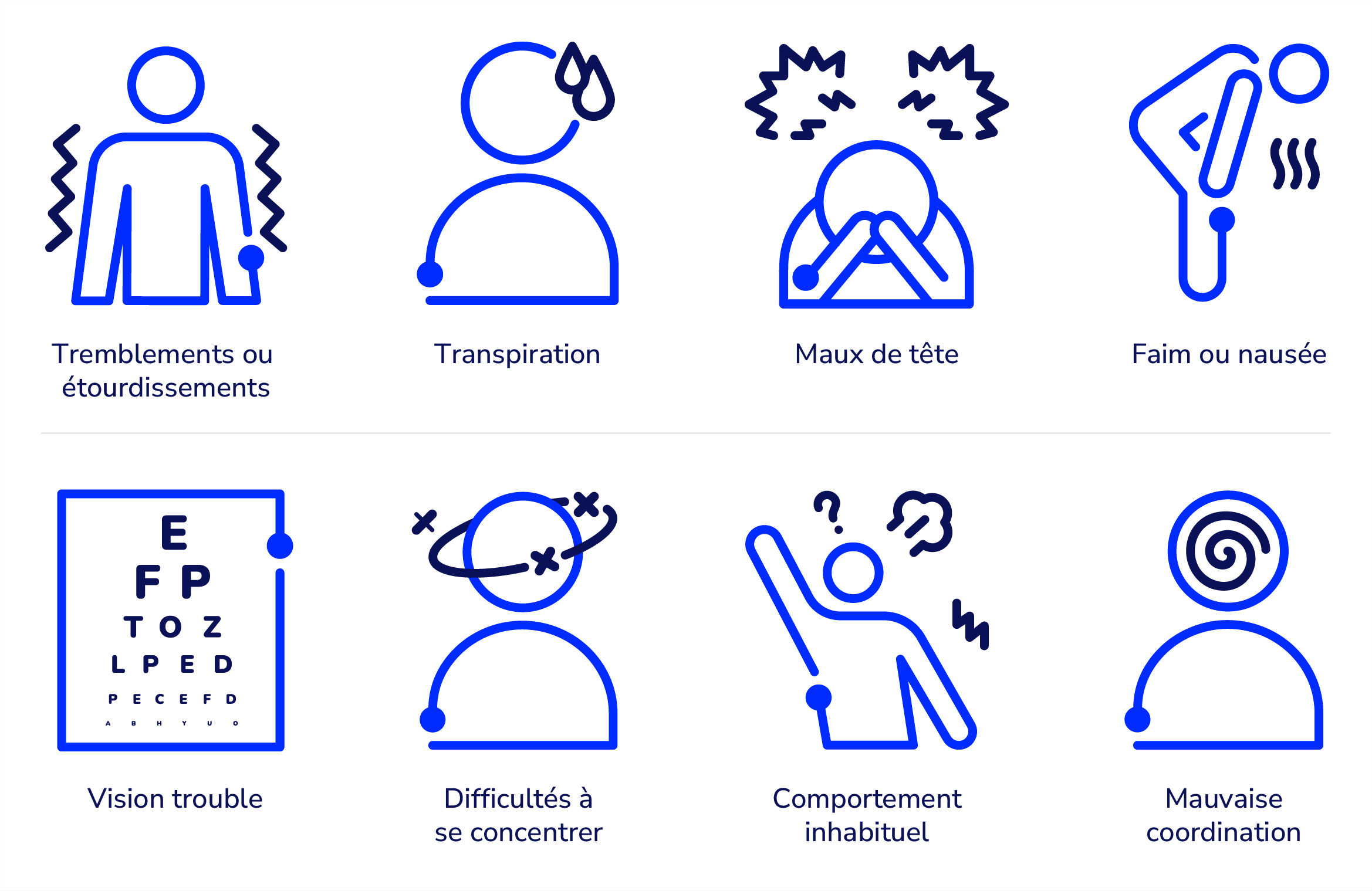
Comment traiter une hypoglycémie
Le traitement de l’hypoglycémie dépend de l’état de la personne atteinte de DT1.
Si la personne est consciente et capable de manger, boire et avaler sans danger :
- Prendre 15 grammes de sucre à action rapide.
- Attendre 10 à 15 minutes, puis revérifier la glycémie.
- Si elle est toujours basse, répéter les deux premières étapes jusqu’à ce que la glycémie revienne à la normale.
Si la personne présente des signes d’hypoglycémie sévère, est inconsciente, incapable d’avaler ou en convulsion :
- Restez calme.
- Administrez une dose de glucagon.
- Tournez la personne sur le côté.
- Composez le 911 et rester avec elle jusqu’à l’arrivée des secours.
- Appelez le proche aidant ou le contact d’urgence.
Soyez prêt·e à traiter une hypoglycémie
- Ayez toujours du sucre à action rapide à portée de main. Le sucre à action rapide comprend les comprimés ou gels de glucose, les collations aux fruits ou le jus.
- Gardez du glucagon facilement accessible. Il peut être judicieux d’avoir du glucagon à la maison, à l’école ou au travail, et sur soi à tout moment, dans vos fournitures de voyage.
- Assurez-vous que les personnes autour de vous ou de votre proche vivant avec le DT1 sont informées, savent reconnaître et traiter une hypoglycémie sévère, et ont accès au matériel nécessaire pour y faire face.
Le glucagon est une hormone utilisée en cas d’urgence
Chez les personnes atteintes de DT1, le glucagon est utilisé lorsque la glycémie chute dangereusement. Il peut être administré par injection, stylo auto-injecteur ou vaporisateur nasal. Comme l’insuline, il est disponible uniquement sur ordonnance.
Quand utiliser le glucagon
Le glucagon est généralement utilisé lorsqu’une personne vivant avec le DT1 présente une hypoglycémie sévère et est incapable d’avaler des glucides à action rapide (par exemple, du jus ou des bonbons), est inconsciente ou a une crise convulsive liée à une hypoglycémie.
Il est important d’avoir du glucagon à portée de main en cas d’urgence et de s’assurer que les autres (en particulier les soignants, les partenaires et les colocataires) savent où il se trouve et comment l’utiliser.
Comment utiliser le glucagon
Le glucagon peut être administré par injection, par stylo auto-injectable ou par vaporisateur nasal.
Les instructions pour administrer chaque type de glucagon sont incluses dans l’emballage du produit. Familiarisez-vous avec l’utilisation du glucagon dès que vous le recevez et demandez des explications supplémentaires à votre éducateur·trice en diabète, votre pharmacien·ne ou votre professionnel·le de la santé au besoin.
Vérifiez régulièrement la date d’expiration de votre ordonnance et remplacez-la si nécessaire.