La Dre Sing-Young Chen est chercheuse postdoctorale au Centre d’excellence de FRDJ de l’université de la Colombie-Britannique (UBC) et la deuxième récipiendaire annuelle de la bourse J. Andrew McKee sur le diabète de type 1 (DT1), financée conjointement par FRDJ Canada et le Réseau de cellules souches (RCS) du Centre d’excellence de FRDJ de l’UBC.
FRDJ a eu le plaisir de rencontrer la Dre Chen pour la féliciter de sa nouvelle bourse et discuter de ses recherches.
Parlez-nous un peu de votre parcours.
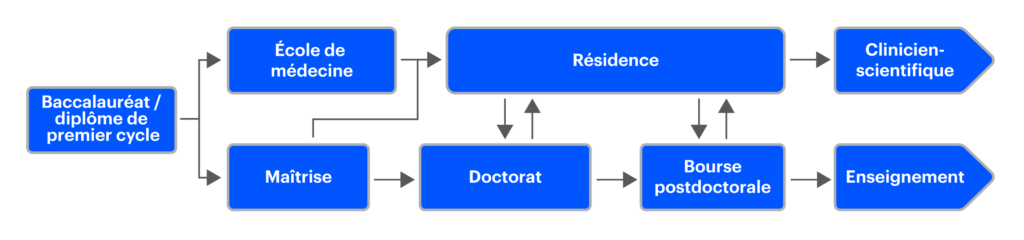
J’ai obtenu mon diplôme de premier cycle à l’université de Sydney, où j’ai étudié en biochimie et en physiologie. Pendant mes études de premier cycle, j’ai eu la chance de participer à un programme de recherche d’été à l’université Vanderbilt, et c’est là que j’ai commencé à m’intéresser à la biologie des îlots de Langerhans. J’ai ensuite fait mon doctorat à l’université de Nouvelle-Galles du Sud, où j’ai étudié l’obésité et les maladies liées à l’obésité, en mettant l’accent sur la physiologie et le développement de médicaments.
Je suis actuellement en formation postdoctorale à l’UBC où j’étudie les différences entre les sexes dans les réponses des îlots au stress, dans l’espoir de mettre au point de nouveaux traitements pour le diabète de type 1.
Qu’est-ce qui vous a amené à Vancouver?
Je voulais travailler avec les chercheurs de l’UBC, car je suivais leurs travaux depuis un certain temps et je savais que la recherche sur le DT1 y était très importante, et je voulais en faire partie. J’ai été heureuse de constater qu’en arrivant ici, j’ai tout de suite su que c’était la bonne décision. Dès le début, j’ai beaucoup appris et j’apprends encore chaque jour.
Qu’est-ce qui vous a attiré vers le diabète de type 1?
Il s’agissait en fait d’une combinaison de curiosité scientifique et de désir de faire quelque chose qui aide les gens dans le monde.
En termes de curiosité scientifique, j’ai appris très tôt dans ma carrière que j’avais un intérêt particulier pour les cellules bêta et les îlots pancréatiques. Si nous nous arrêtons pour y réfléchir, il est incroyable que les cellules bêta puissent produire autant d’insuline en réponse à des nutriments et à d’autres stimuli, et qu’elles le fassent si bien, de manière si contrôlée. D’un point de vue purement scientifique, ils sont incessamment fascinants.
Mais d’un point de vue humain, je sais que ce travail a une réelle signification pour les gens, et comme tous les scientifiques, je voulais faire quelque chose de significatif. J’ai des amis qui vivent avec le DT1, et je n’ai qu’un aperçu des défis que cela peut représenter. Savoir que mon travail peut un jour les aider, eux ainsi que d’autres comme eux, est une chose très spéciale.

Que prévoyez-vous étudier au Centre d’excellence de FRDJ à l’UBC?
Mes recherches sont axées sur la compréhension des différences entre les sexes en ce qui concerne la résistance des cellules bêta aux stress associés au DT1.
Dans le diabète de type 1, les cellules bêta qui sécrètent l’insuline sont soumises à de nombreux stress – par exemple, elles sont attaquées par le système immunitaire et la demande d’insuline est élevée. Les îlots pancréatiques féminins sont plus résistants à ces stress que les îlots masculins et peuvent survivre pour continuer à produire de l’insuline. Mes recherches visent à comprendre et à exploiter ces différences entre les sexes en vue de développer des thérapies cellulaires qui prospéreront dans un corps avec le DT1.
En quoi la bourse de FRDJ-RCS aura-t-elle un impact sur votre recherche?
La bourse rend véritablement la recherche possible. La science est un sport d’équipe qui implique beaucoup de travail en réseau et de collaboration, et j’ai été agréablement surprise par toutes les ressources et l’expertise auxquelles nous pouvons faire appel au Centre d’excellence de FRDJ et par l’intermédiaire du RCS. Cela nous aide vraiment à ne pas être limités et donc à aller là où la science nous mène.
Parfois, lors d’une réunion avec mes supérieurs, ils me disent simplement : « Francis Lynn* peut répondre à cette question », ou « nous pouvons demander à Bruce Verchere* », et c’est tellement spécial que toutes ces connaissances soient accessibles de cette manière.
*Agents de recherche du DT1 au Centre d’excellence de FRDJ
Quels ont été les aspects ou les défis les plus surprenants de votre recherche?
J’ai toujours été consciente du fait que la littérature a une sorte de partialité dans différents domaines. Par exemple, je savais que de nombreuses recherches préexistantes n’utilisaient que des souris d’un seul sexe biologique, mais je ne me rendais pas compte de l’ampleur du problème et du fait qu’historiquement, la plupart des recherches n’intégraient presque jamais les deux sexes dans les phases initiales (avant les essais cliniques sur l’être humain). Cela a souvent été le cas pour la recherche sur le diabète. Il nous manque tellement d’informations.
Par ailleurs, j’ai appris qu’il est surprenant de constater à quel point il est nécessaire de bien dormir! La science est tellement axée sur les détails et il est tellement plus important que je ne le pensais d’être bien reposé.
Quels sont les aspects de votre travail de chercheuse que vous préférez?
Je suis très reconnaissante d’avoir constamment l’occasion d’apprendre et de collaborer, et de pouvoir faire une différence dans le monde. La liberté d’explorer et de réaliser qu’il n’y a pas de limites à la curiosité et à l’apprentissage.
Il est rare d’avoir une carrière où l’on apprend tous les jours et où l’on se rend compte que notre curiosité peut nous mener là où nous ne l’aurions jamais imaginé.
Y a-t-il autre chose que vous aimeriez partager avec la communauté de FRDJ?
Je suis très reconnaissante d’être ici et d’avoir l’occasion de faire un travail important et significatif et de continuer à grandir et à apprendre en tant que chercheuse et scientifique. En tant que chercheurs et en tant qu’êtres humains, nous jouons tous un petit rôle pour qu’ensemble nous puissions accomplir de grandes choses. Je me rends compte que j’ai eu beaucoup de chance grâce aux opportunités et à l’éducation que j’ai reçues, et je m’engage à contribuer de mon mieux à notre mission.